Лапароскопическая резекция левой почки с предварительной суперселективной эмболизацией
Больная П., 40 лет. Жалоб не предъявляет. При ультразвуковом исследовании случайной находкой стало образование, расположенное в нижнем сегменте левой почки, размером 5,2х4,7 см. Консультирована в клинике урологии Первого МГМУ им. И.М. Сеченова. Госпитализирована для оперативного лечения.
По данным проведённого обследования:
В общем анализе крови и мочи, а также в биохимическом анализе крови без существенных отклонений от референсных значений.
При ультразвуковом исследовании:
Правая почка с чёткими, ровными контурами, размерами 12,0 х 4,0 см, подвижна при дыхании. Паренхима однородная, толщиной 1,8 см. Дилатации чашечно-лоханочной системы нет. Гиперэхогенных образований в проекции синуса не выявлено. Левая почка с чёткими, неровными контурами, размерами 12,0 х 4,0 см, подвижна при дыхании. Паренхима толщиной 1,8 см, в нижнем сегменте визуализируется объёмное образование с участком жидкостной плотности, размером 5,2 х 4,7 см, расположенное преимущественно экстраренально. Дилатации чашечно-лоханочной системы нет. Гиперэхогенных образований в проекции синуса не выявлено. Мочевой пузырь с чёткими, ровными контурами, содержимое однородное, анэхогенное. Остаточной мочи нет.
При МСКТ органов забрюшинного пространства:
На границе верхнего и среднего сегментов левой почки по латеральной поверхности определяется округлое образование размером 53x44x52 мм с чёткими контурами, неоднородной структуры (преимущественно жидкостной плотности – около 10-15 ед.Н, в нижних отделах которого имеются более плотный участок размером 41x40x18 мм, плотностью 35-38 ед.Н). Лимфатические узлы брюшной полости и забрюшинного пространства не увеличены.
По данным МСКТ выполнено 3Д-моделирование патологического процесса. Опухоль размером 5,2 х 4,7 см, локализованная в нижнем сегменте почки, расположена на 2/3 экстраренально. От аорты к нижнему сегменту почки отходит добавочная почечная артерия, проходящая под мочеточником. Выявлена отдельная сегментарная артерия, питающая опухоль.
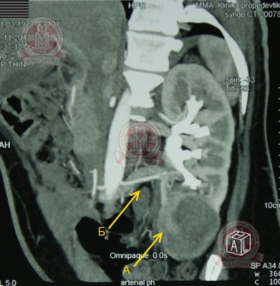 |
Мультиспиральная компьютерная томография А - В нижнем сегменте левой почки определяется образование, размером 5,2 х 4,7 см, неоднородной структуры, накапливающее контрастный препарат. Б – от основного ствола почечной артерии отходит добавочная артерия к нижнему полюсу левой почки |
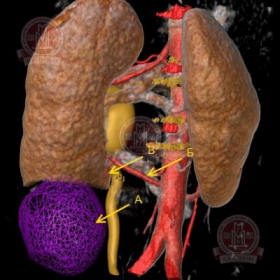 |
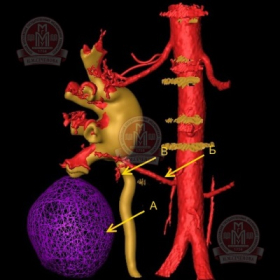 |
||||
|
Компьютерное моделирование: а – паренхиматозная фаза; б- режим прозрачности. Вид сзади. А - Опухоль нижнего сегмента левой почки размерами 5,2 х 4,7 см. Образование расположено преимущественно экстраренально. Б - добавочная почечная артерия слева, проходит под мочеточником. В - сегментарная артерия, питающая опухоль. |
|||||
В данной ситуации больной показано оперативное лечение для предотвращения прогрессирования опухолевого процесса. Принимая во внимание размеры и локализацию образования, а также отсутствие противопоказаний к данному виду вмешательств, методом лечения решено избрать малоинвазивное оперативное пособие в виде лапароскопической резекции левой почки. Учитывая данные 3Д-моделирования о наличии отдельной сосудистой ветки, кровоснабжающей нижний сегмент почки, первым этапом решено выполнить суперселективную эмболизацию артерий, кровоснабжающих опухоль.
В условиях рентген-операционной интродьюсер проведён в сегментарную артерию, выполнено контрастирование. При этом визуализированы сосуды, кровоснабжающие опухоль. Для эмболизации использовался 96% этиловый спирт в объеме 5мл. При контрольной аортографии контрастируется описанная добавочная артерия, поступления контрастного препарата в область опухоли не определяется.
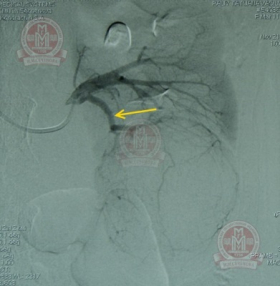 |
 |
||||
|
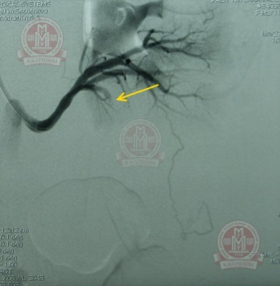
Селективная почечная артериография слева. А - В нижнем сегменте почки определяется гиперваскулярная опухоль, кровоснабжающаяся из сегментарной артерии. Б - Суперселективная эмболизация сегментарных артерий, питающих опухоль 96% этиловым спиртом. |
|||||
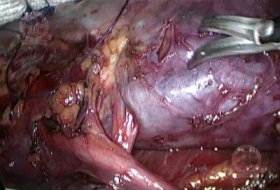
Спустя 6 часов после суперселективной эмболизации выполнена лапароскопическая резекция левой почки. При осмотре брюшной полости обращает на себя внимание отёчность тканей, окружающих левую почку, как следствие эмболизации. Нижний полюс почки с опухолью, а также добавочная артерия, вена и мочеточник выделены из паранефральной клетчатки.
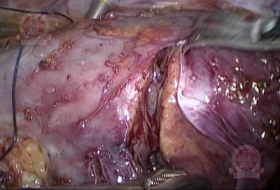
При выполнении резекции магистральные сосуды не пережимались, при этом активного кровотечения не наблюдалось. Четко определялась линия демаркации, по которой и выполнена резекция. Опухоль была частично вскрыта. После отсечения опухоли, зона резекции была тщательно осмотрена на предмет положительного хирургического края. Для уверенности в абластичности, область резекции была обработана монополярным коагулятором.
 |
 |
||||
|
Этап выделения добавочных почечных сосудов |
Этап резекции левой почки |
||||
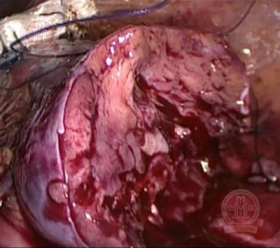
Далее зона резекции ушита непрерывным двухрядным швом, нити фиксированы клипсами Absolock. С целью дополнительного гемостаза использован валик Surgicel. При осмотре кровотечения нет. Опухоль удалена из брюшной полости в контейнере и отправлена на гистологическое исследование. Брюшная полость дренирована. Объем кровопотери составил 80мл.
 |
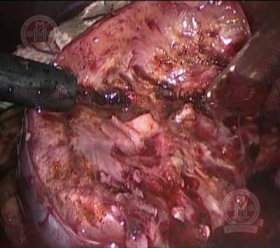 |
||||
|
Область резекции левой почки |
Обработка плоскасти резекции монополярным коагулятором |
||||
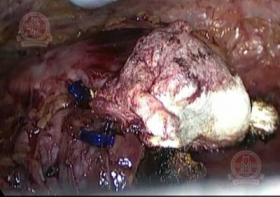 |
Ушивание зоны резекции левой почки |
Гистологическое заключение: в крае резекции опухолевого роста не обнаружено. Опухоль состоит из округлых и полигональных крупных клеток с плотной зернистой эозинофильной цитоплазмой и представляет собой онкоцитому
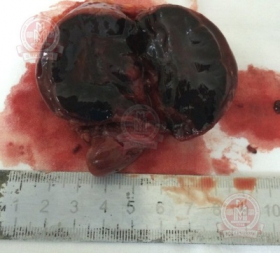 |
Макропрепарат |
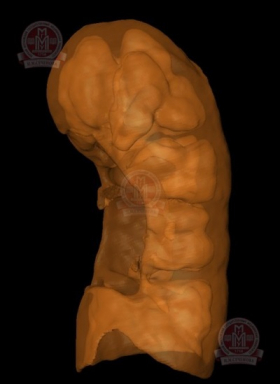
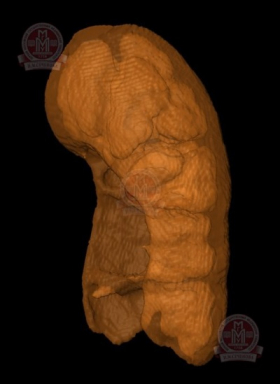
На основе проведение компьютерного моделирования был подсчитан объем почки который равнялся 86,1 ml. При проведении виртуального удаления опухоли с учетем отступления от края резекции до 5 мм. Объем функционирующей паренхимы почки уменьшался бы на 4,2 ml. При проведении компьютерного моделирования через 3 месяца после резекции с эмболизацией объем функционирующей паренхимы почки уменьшился на 7,8 ml., что в процентном соотношении равняется 9%. В контрольных анализах крови уровень азотистых шлаков в пределах нормы (креатинин – 1,02 мг/дл, азот мочевины – 6,5 ммоль/л).
 |
 |
||||
|
Виртуальная модель объема функционирующей паренхимы почки перед операцией в результате виртуальной резекции с соблюдением правил абластики (отступ от края опухоли 5мм.). |
Виртуальная модель через 3 месяца после проведенной резекции. |
||||
Эмболизацию выполнил: д.м.н., проф. Кондрашин Сергей Алексеевич.
Оперировал: к.м.н. Сирота Евгений Сергеевич.
Ассистировал: Морозов Андрей Олегович.
Продолжительность лапароскопического этапа операции составила 130 минут, интраоперационная кровопотеря 80 мл.



